Bien vieillir en fragilité : le premier coût documenté des besoins socles
Décryptage de l'étude CREDOC 2025 avec Elodie Alberola et Mathieu Alapetite
France Silver Éco, en partenariat avec la CNSA, a commandé au CREDOC la première étude de valorisation des besoins socles du bien vieillir en fragilité.
Publiée en décembre 2025, elle s’appuie sur une méthode rigoureuse — les budgets de référence — pour documenter ce qui est nécessaire, et à quel coût, pour qu’une personne âgée fragile ou dépendante puisse vivre décemment.
Ce numéro en restitue les principaux enseignements en deux articles.
L’enjeu
Pour la filière, l’enjeu est précis. Disposer enfin de besoins documentés, traduits en coût annuel de couverture, offre un levier que peu d’études ont fourni jusqu’ici. Une base commune pour orienter les investissements, calibrer les offres, et peser dans les arbitrages de la prochaine convention d’objectifs et de gestion de la CNSA.
Ces budgets de référence dessinent ce que coûte réellement le bien vieillir en vulnérabilité. Ils posent deux questions : Quel financement. Quel financeur.
Le premier article présente les résultats de l’étude, pilotée par Élodie Alberola au CREDOC. Le second est une interview conduite avec elle, qui approfondit la méthodologie, les limites et les perspectives d’usage pour les acteurs de la filière. Enfin, Mathieu Alapetite, directeur général de France Silver Eco, contextualise cette étude dans la stratégie de la filière Silver économie.
Ce que les aidants disent du bien vieillir : les résultats de l’étude CREDOC-CNSA
Un coordinateur unique, qui connaît la situation, qui suit dans le temps, qui fait le lien entre les droits et la réalité de la personne. Cette demande traverse tous les groupes, tous les territoires, toutes les configurations étudiées. Elle arrive en tête, avec une intensité maximale de 5 sur 5, avant l’adaptation du logement, avant la mobilité, avant le numérique. Avant tout le reste.
C’est le résultat central de l’étude pilotée par Élodie Alberola, directrice du pôle Impact et innovation sociale au CREDOC,: « Valorisation des paniers de biens et services pour bien vieillir en fragilité et en vulnérabilités ». Pour la première fois, la méthode BDR — les budgets de référence, outil de valorisation des besoins construit par le CREDOC depuis 2012 — est appliquée aux personnes âgées fragiles et dépendantes.
Une méthode née de la contrainte
Les BDR fonctionnent sur des groupes de délibération longs — cinq à six heures — où des personnes concernées construisent collectivement une définition de ce qui est nécessaire pour vivre décemment. Appliquée aux personnes en grande fragilité, la méthode se heurte à un obstacle immédiat : ces personnes ne peuvent pas, physiquement et cognitivement, tenir une journée de travail collectif intensif.
La réponse d’Élodie Alberola est pragmatique. Les proches aidants— conjoint.e, enfants, frères et sœurs — deviennent les témoins experts. Les mieux placés. Pas des porte-parole parfaits, mais les plus proches de la réalité quotidienne des personnes accompagnées.
Neuf groupes au total, structurés selon trois configurations de vie : le domicile ordinaire, l’habitat intermédiaire (résidences autonomie, résidences seniors), l’établissement. Sur deux territoires contrastés — la métropole du Grand Paris et la Bourgogne-Franche-Comté rurale — pour éviter que les résultats ne reflètent qu’une réalité urbaine et que les inégalités d’accès aux services disparaissent dans la moyenne.
Chaque groupe commence par la même question fondatrice : qu’est-ce qui est nécessaire pour vivre décemment en situation de vulnérabilité ? Les deux premiers groupes posent d’emblée un principe que les suivants ne remettront jamais en cause : le libre arbitre de la personne aidée est non négociable. La définition d’une vie décente ne peut pas être construite sans lui. C’est la ligne de départ, et elle structure toute la suite.
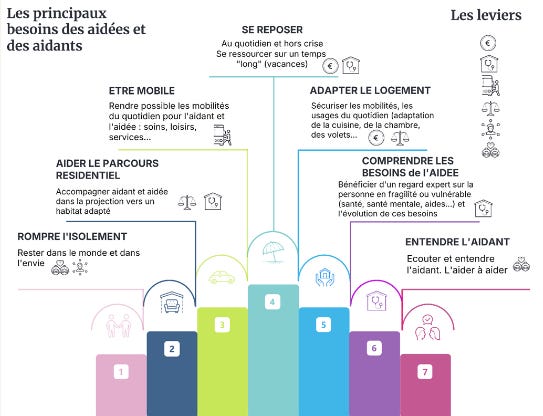
Six familles de besoins
Les résultats s’organisent autour de six familles, chacune documentée et valorisée en termes de coût annuel de couverture.
Le gestionnaire de cas arrive premier. Ce que les groupes décrivent va bien au-delà d’un coordinateur administratif : un professionnel capable de déposer un dossier au bon endroit, d’expliquer à la personne âgée sa situation, de naviguer dans les silos entre le sanitaire, le social et le médico-social, et de suivre l’évolution dans le temps.
Un référent qui détecte les changements, qui anticipe les points d’alerte, qui connaît le dossier six mois après le premier rendez-vous. Dans la valorisation budgétaire, son coût est intégré au poste santé — une demi-journée par an pour les personnes en situation de fragilité, une demi-journée tous les six mois pour les dépendants.
Les groupes ajoutent une dimension que peu d’études formulent explicitement : ce professionnel joue aussi un rôle de tiers pacificateur dans les configurations familiales complexes, quand plusieurs aidants sont en désaccord sur les décisions à prendre , sur la gestion du patrimoine ou encore lorsqu’il faut annoncer à la personne aidée que le maintien à domicile n’est plus la bonne solution.
Viennent ensuite l’adaptation du logement et la sécurisation de l’habitat — sujet qui dépasse largement le seul volet technique de l’accessibilité.
La mobilité, avec une attention particulière portée aux zones rurales, où les groupes ont systématiquement relevé des besoins de déplacements non couverts — les coûts de transport atteignent jusqu’à 187 € par mois pour un couple dépendant dont l’un des membres réside en EHPAD.
Le lien social, posé explicitement comme besoin autonome, pas comme sous-produit des autres interventions : le rapport valorise entre 87 € par mois (en EHPAD) et 494 € (couple dépendant à domicile en milieu rural) le panier dédié à la vie sociale. Le numérique, enfin, avec une ambivalence documentée : outil de mise en relation pour certains, source d’exclusion supplémentaire pour une partie significative des personnes concernées.
Le bracelet et le besoin
La téléalarme fait l’objet d’un résultat qui mérite d’être entendu par les opérateurs du secteur. Le besoin de sécurisation à domicile est réel, unanimement reconnu par les groupes. La solution dominante sur le marché — le bracelet, le bouton-panique — est quasi universellement refusée par les personnes âgées elles-mêmes, quand les aidants la plébiscitent. Cette asymétrie est précisément le point.
Les groupes ne rejettent pas la nécessité d’être sécurisé chez soi. Ils rejettent la forme matérielle que prend cette réponse, parce qu’elle stigmatise, parce qu’elle matérialise la dépendance de façon visible et permanente, et parce qu’elle est souvent imposée par l’entourage plutôt que choisie.
Ce que les délibérations font ressortir ressemble davantage à une présence intelligente et discrète : des systèmes qui détectent sans signaler, du lien humain, des outils qui n’exhibent pas la vulnérabilité. La question que cela pose à la filière est directe : l’offre actuelle répond-elle au besoin de la personne âgée, ou au besoin de réassurance des aidants ?
Mettre un chiffre sur ce qui est nécessaire
Ce que la méthode BDR apporte par rapport à une enquête de satisfaction classique, c’est la valorisation. À l’issue des groupes, chaque panier de besoins est traduit en coût mensuel de couverture — ce qu’il faudrait dépenser pour qu’une personne dans une configuration donnée puisse vivre décemment.
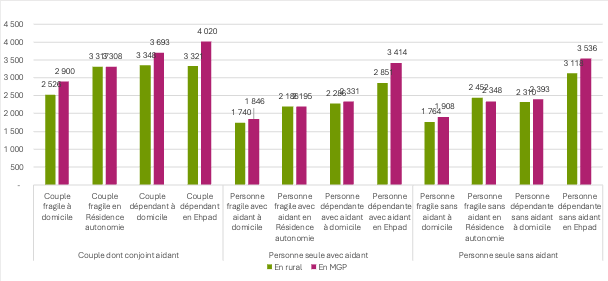
Les premiers résultats dessinent une amplitude significative : de 1 754 € par mois pour une personne fragile seule en milieu rural jusqu’à 4 020 € pour un couple dépendant en EHPAD en Métropole du Grand Paris.
Ce travail de valorisation est encore en cours de finalisation pour certains postes, avec une publication enrichie attendue dans les prochains mois.
Comme évoqué en introduction, ces budgets de référence doivent pouvoir alimenter la prochaine Convention d’Objectifs et de Gestion, fournir des arguments quantifiés aux acteurs de la protection sociale, et éclairer les décisions d’investissement des opérateurs.
Un besoin documenté et chiffré est un besoin sur lequel on peut construire une politique. Les BDR ont le mérite rare de poser le problème dans l’ordre — le besoin d’abord, le financement ensuite. Ce renversement de perspective est peut-être, à lui seul, leur contribution la plus utile au débat public.
Élodie Alberola : « Le gestionnaire de cas, c’est un mouton à cinq pattes »
Élodie Alberola, directrice du pôle Impact et innovation sociale au CREDOC, a piloté l’étude de valorisation des besoins socles commandée par la CNSA et France Silver Éco. Elle revient sur les choix méthodologiques, les surprises, les limites — et sur ce qu’il reste à construire.
FSE — Votre méthode repose sur des aidants professionnels comme « proxys » des personnes âgées fragiles. Pourquoi ce choix, et en quoi colore-t-il les résultats ?
EA — C’était une décision contrainte autant que raisonnée. On ne peut pas faire participer des personnes en grande dépendance à des groupes de délibération de cinq, six heures. Les aidants, eux, sont au plus près de l’accompagnement quotidien — ils voient la réalité en face, terrain après terrain. Le « meilleur proxy », c’était eux.
Cela produit évidemment des biais. Les aidants parlent aussi de leurs propres besoins, de leur charge mentale, de leur anxiété. Plusieurs fois dans les groupes, quand on leur demandait les besoins idéels de leurs proches, certains répondaient d’abord sur ce qui les rassurerait eux.
L’animation devait constamment recadrer : pas les coûts, pas vos besoins à vous — les besoins de la personne accompagnée. Et puis s’assurer qu’on travaillait sur un cas-type, pas sur une situation individuelle particulière. C’est une triple tension permanente.
Ce qui est intéressant, c’est que le système se régule en partie tout seul : les aidants qui ne sont pas d’accord entre eux se confrontent, comparent leurs expériences, et arrivent finalement à faire le point sur ce qui relève des besoins de l’aidé et non des leurs. Ce n’est pas parfait. Mais c’est équilibré.
FSE — Le gestionnaire de cas arrive en tête avec une intensité maximale. Était-ce prévisible, et qu’est-ce que cela dit de l’état actuel du système ?
EA — Je ne dirais pas que c’était surprenant dans son principe — on savait que la fragmentation pose problème. Ce qui m’a frappée, c’est l’amplitude de ce que les groupes mettent derrière ce terme. Ils n’imaginent pas un guichet, ni un coordinateur de droits à temps partiel. Ils décrivent quelque chose de beaucoup plus large.
C’est un bon administratif, qui peut déposer un dossier au bon endroit au bon moment. Mais il est aussi capable d’expliquer à la personne âgée dans quelle situation elle se trouve, de faire circuler la parole dans des configurations familiales conflictuelles, d’amener à des décisions qui soient de vraies décisions — respectueuses de chacun, notamment du libre arbitre de l’aidé. Et puis il est là dans le temps. Il revient six mois après, il voit les changements, il dit : « Il y a des points d’alerte là. » C’est un regard extérieur qui renouvelle le point de vue sur la situation.
En fait, c’est de la médiation active, bienveillante. Et c’est ça qui pose des questions très concrètes : quelle fonction, quel statut, quel périmètre réglementaire on lui donne ? Il fait beaucoup de choses. C’est un mouton à cinq pattes.
Ce qui m’a aussi frappée, c’est la dimension intrafamiliale. Plusieurs groupes ont décrit des configurations où les aidants familiaux — parfois trois, quatre, cinq — ne sont pas d’accord entre eux sur les décisions à prendre, sur la gestion du patrimoine. Des gens qui ne se parlent plus depuis des années, qui tiennent des cahiers pour tracer chaque dépense par peur de se mettre en défaut. Le gestionnaire de cas est aussi pensé comme le tiers qui vient pacifier ça. Ce glissement — de coordinateur administratif à conciliateur de famille — c’est peut-être le résultat le plus original de l’étude.
FSE — Ces budgets de référence documentent des besoins. Qu’est-ce qui manque encore pour qu’ils deviennent un véritable outil d’aide à la décision pour les acteurs de la protection sociale ?
EA — Plusieurs choses. D’abord, le temps des aidants informels. On chiffre les besoins matériels et institutionnels, pas la valeur des solidarités familiales qui les soutiennent. Or c’est une part considérable du « budget réel » de la situation. Nos budgets ont le mérite d’exister, mais on n’est pas dans la complétude de la couverture du besoin.
Ensuite, l’analyse du reste à charge. On sait ce que coûterait la couverture optimale. On ne sait pas ce que couvrent réellement l’APA, les prestations CNAV et CARSAT, la Sécurité sociale — ni quel est l’écart territorial entre un habitant du Grand Paris et un habitant d’une zone rurale de Bourgogne. Ce différentiel est un travail en soi, qui resterait à mener avec la difficulté de travailler sur des cas type moyens.
Il y a aussi une limite structurelle de la méthode : on travaille sur des configurations-types, des GIR moyens. La valorisation budgétaire ne capte pas les situations individuelles. Ce n’est pas un outil de tarification personnelle — c’est un outil de politique publique. Il faut le lire à cette échelle.
En discutant avec la CARSAT et d’autres acteurs, on voit que l’offre bouge. Le service public autonomie commence déjà à répondre partiellement à ce besoin de coordination. Cela signifie que nos résultats ont déjà un écho dans une réalité qui s’adapte. On peut préciser et accélérer ces évolutions — pas repartir de zéro, c’est encourageant.
FSE — Qui faudrait-il désormais impliquer pour que ces résultats deviennent des leviers concrets ?
EA — Il y a plusieurs niveaux. Du côté de la protection sociale, les caisses — CNAV, CARSAT — sont déjà dans la conversation, et c’est une bonne nouvelle. Le travail à accomplir avec elles, c’est de raccorder nos besoins documentés aux dispositifs en cours de déploiement : le dossier unique, ICOPE, les plans d’action personnalisés. Les BDR peuvent fournir un cadre de référence pour caler ces dispositifs sur des besoins réels plutôt que sur des catégories administratives.
Du côté des acteurs mutualistes et des financeurs, la question est plus ouverte. L’étude fait apparaître des besoins que les aides publiques ne couvrent pas ou mal — notamment sur le logement et la mobilité. Ce sont des espaces où des acteurs complémentaires pourraient intervenir, à condition de connaître précisément les niveaux de couverture résiduels. C’est en partie ce que l’analyse du reste à charge dans les limites de l’exercice permettrait de quantifier.
Et puis il y a un angle sous-estimé : la sensibilisation préventive. On arrive toujours dans ces situations dans l’urgence. Les gens s’informent sur les aides, sur les droits, sur le mandat de protection future, le jour où ils en ont besoin — c’est-à-dire souvent trop tard pour bien s’en saisir. Les acteurs qui ont un contact régulier avec des personnes de 60-70 ans — les bailleurs sociaux, les caisses de retraite, les médecins traitants — pourraient créer des rendez-vous d’information avant la crise.
3 questions à Mathieu Alapetite, directeur général de France Silver Eco
Quelle est la genèse du projet ?
Ce projet faisait partie des projets à mener dans le cadre de la convention de partenariat précédente qui liait la CNSA et France Silver Eco (2022-2024). Depuis plusieurs années, nous avions “classé” les thématiques de travail de la filière afin d’organiser nos réflexions et de présenter le secteur à l’extérieur : parcours résidentiel, mobilité et territoires, inclusion sociale, santé & prévention et aidants, avec l’enjeu du numérique de manière transverse.
Nous avons donc proposé à la CNSA de réfléchir à la définition de besoins à satisfaire à travers ces différentes thématiques qui ont d’ailleurs rythmé les entretiens avec les aidants. Cette logique de partir des besoins nous semblait essentielle à l’heure de la singularisation des parcours et des contraintes budgétaires obligeant à rationaliser les dépenses, notamment publiques.
Quels sont les apports de ce projet ?
La quantité de données qualitatives recueillies est colossale. Il ne nous a pas semblé pertinent de partager l’ensemble des données. Tout d’abord parce que chacun serait allé chercher les données concernant sa thématique et parce que ces résultats doivent être mis en perspective. Nous travaillons à une synthèse, dont les contours se trouvent dans cette newsletter et qui permettra d’établir une vision globale.
Concernant la nature des résultats, je vois deux apports différents. Cette étude nous permet de mettre des mots et des faits sur des ressentis et des tendances. Ces données permettent de donner du corps et du vécu à des besoins, en matière de logement, de mobilité, d’accompagnement dans les démarches administratives.
Mais cette étude nous permet de mettre le doigt sur des choses nouvelles. Le gestionnaire de cas me semble être un exemple emblématique mais d’autres apparaissent également.
Un des besoins socle exprimé s’intitule “se reposer”. Si l’on pense immédiatement au répit des aidants, les personnes aidées expriment le besoin au repos, de changer d’air, dans un autre lieu que son logement et en dehors de la routine. Les apports sont multiples et nous n’avons pas fini de les identifier.
De votre point de vue, quelles suites à donner à cette étude ?
Tout d’abord valoriser l’expression des besoins en rendant les données “digestes” pour la filière. Chacun doit pouvoir s’approprier ces données afin de mieux concevoir une offre de produits et services, demain.
Nous devons ensuite valoriser la partie “budgets de référence” avec les bons acteurs, privés et publics. Je lance d’ailleurs un appel aux parties prenantes intéressées. Cette partie doit nous permettre de nous poser les bonnes questions en matière de solvabilisation, et d’apporter les bonnes réponses.
Plus globalement, ces données doivent nous permettre de nous exprimer dans la période politique qui s’ouvre. Une expression de besoins et des budgets de référence constituent un socle original de plaidoyer à valoriser. Quoi de plus pertinent qu’une expression de besoins afin de justifier la mise en place de telle ou telle mesure. Mais dans le contexte budgétaire que nous connaissons, l’articulation avec la réflexion autour de la solvabilisation est indispensable. C’est un outil de travail complet.
Enfin, ce travail ne s’arrête pas là. Après l’approche territoriale décrite précédemment et des focus groupes réunis sur la MGP et la périphérie de Dijon, nous avons proposé à la CNSA d’intégrer un volet ultramarin dans la nouvelle convention (2026-2028). Avec le CREDOC, nous sommes en train de cadrer le projet qui fait partie des nouveaux attendus de la CNSA pour les années à venir.




"Dans la valorisation budgétaire, son coût est intégré au poste santé — une demi-journée par an pour les personnes en situation de fragilité, une demi-journée tous les six mois pour les dépendants."
-> Pour avoir pratiqué une forme de gestionnaire de cas (avec les autonomie planners, Care managers et Conseiller Grand-âge), j'applaudi l'idée, mais doute que ce temps soit suffisant. Le suivit des personnes dépendantes en l'occurence devrait être mensuel sinon hebdomadaire (notamment pour accompagner la perte d'autonomie cognitive).
Et la question du "qui finance" n'est pas traitée ici. A suivre donc.